歯周病は歯周病菌による感染症です
プラーク(歯垢)と歯石についての一般的な誤解は、歯垢が食べかすで構成されたものとされることです。しかし、プラーク(歯垢)は食べかすではなく、口の中に存在する細菌の集まりであると理解することが重要です。まず、歯の表面には唾液中の糖タンパクが薄い皮膜を形成します。この皮膜に付着した細菌(主に球菌)が食べ物に含まれる糖を分解し、さらにネバネバした物質であるグルカンを産生します。これにより、歯の表面に細菌が集まり、プラーク(歯垢)が形成されます。プラーク(歯垢)は唾液中の無機質成分(カルシウムなど)の作用により、歯石に変化します。歯石には再び細菌が集まり、新たな石灰化が起こり、大きな歯石が形成されます。この歯石の形成は約2週間で進行します。口の中にはさまざまな種類の細菌が存在し、プラーク(歯垢)1mg中には約10億もの細菌が含まれます。これは同じ量の便に含まれる細菌の数(約1億)よりも遥かに多いことを示しています。プラーク(歯垢)に含まれる細菌は、歯や歯ぐきの周囲で繁殖し、細菌が産生する毒素に対抗するために体の防御反応が働きます。しかし、これにより歯ぐきや歯槽骨が破壊されていくという代償が生じます。

歯周病は生活習慣病のひとつでもある
歯周病の主な原因にプラーク(歯垢)や歯石の存在があげられますが、歯周病の発症リスクは細菌の数の多さだけではありません。歯周病になりやすい要因、または歯周病を悪化させやすい要因(リスクファクター)が数多く存在します。
歯周病を悪化させる主な要因
宿主因子(生まれ持った体の抵抗力の違いや加齢による免疫力の低下など)
- 年齢
- 歯数
- 遺伝
- 唾液量
- 免疫機能
- 糖尿病
- 他
環境因子(口腔内の清掃不良、口呼吸、喫煙など歯ぐきの炎症を引き起こしやすい状態、歯ぎしりなど歯に強い負担がかかる状態など)
- 清掃不良
- 不良補綴物(歯に合ってないかぶせ物や詰め物)
- 歯並び
- 悪いかみ合わせ
- 口呼吸
- 喫煙
- ストレス
- 歯ぎしり、食いしばり
- 他
歯周病の発症から歯が抜け落ちるまで
プラーク(歯垢)は、初めて形成されたばかりのものは善玉菌(例: レンサ球菌)が多く含まれ、粘りもない特徴があります。しかし、プラークができてから3日以上経つと、悪玉菌が増加し、その病原性が現れるようになります。特に、プラークが歯に付着して2週間以上経つと、唾液中のリンやカルシウムを吸収して石灰化し、自己ケアでは取り除けない歯石に変化します。
口内ケアが不十分で歯と歯ぐきの境目(歯肉溝)にプラークが蓄積すると、プラークがバリアとなり酸素の通過を妨げます。これにより、歯周病の原因となる酸素を嫌う嫌気性の細菌が活性化し、これらの細菌が分泌する毒素や酵素によって粘膜が炎症を引き起こします。嫌気性菌が増加することで炎症が進み、歯ぐきに潰瘍ができ、血が出るようになると、特にPg菌(ポルフィロモナス・ジンジバリス)が血液をエサにして急激に増殖します。これにより、歯ぐきの周囲が赤く腫れ、初期段階では痛みがほとんどなく、自覚症状がほとんど現れません。
歯周病は発症までに時間がかかり、初期段階では痛みなどの自覚症状がないため、「サイレントディジーズ(沈黙の病)」と呼ばれ、その特性が厄介なものとされます。
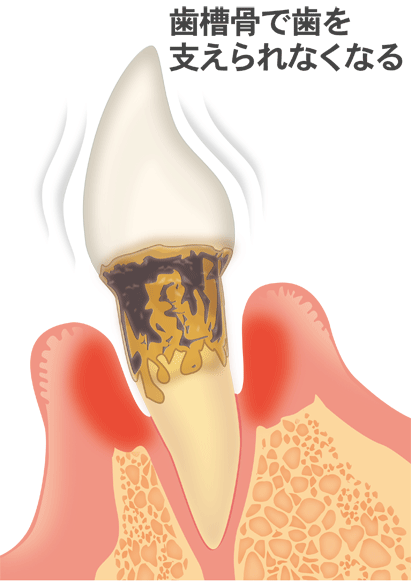
歯周病の進行は、「歯周ポケット」と呼ばれる歯肉溝の隙間から始まります。この隙間から細菌が歯ぐきの組織内に侵入します。私たちの免疫機能は異物の侵入に対して働きます。好中球やリンパ球、マクロファージなどの免疫細胞が侵入した細菌や毒素・酵素を取り込んで排除しようとします。ただし、取り込んだ細胞は毒素によって死滅し、未然に防げなかった細菌や毒素が奥深くに入り込むことがあります。死んだ細胞から出た毒素を標的にしてさらに免疫細胞が集まり、「抗体」が生成され、異物である菌を排除します。
加えて、好中球などから生成される「炎症性サイトカイン(炎症の伝達物質)」は炎症反応を強めます。これにより、骨を壊す破骨細胞が活性化し、歯の根のセメント質、歯槽骨、歯根膜などが溶けて歯がぐらつき、最終的には脱落してしまうのです。歯周病の進行は無痛であるため、定期的な歯科検診が重要です。
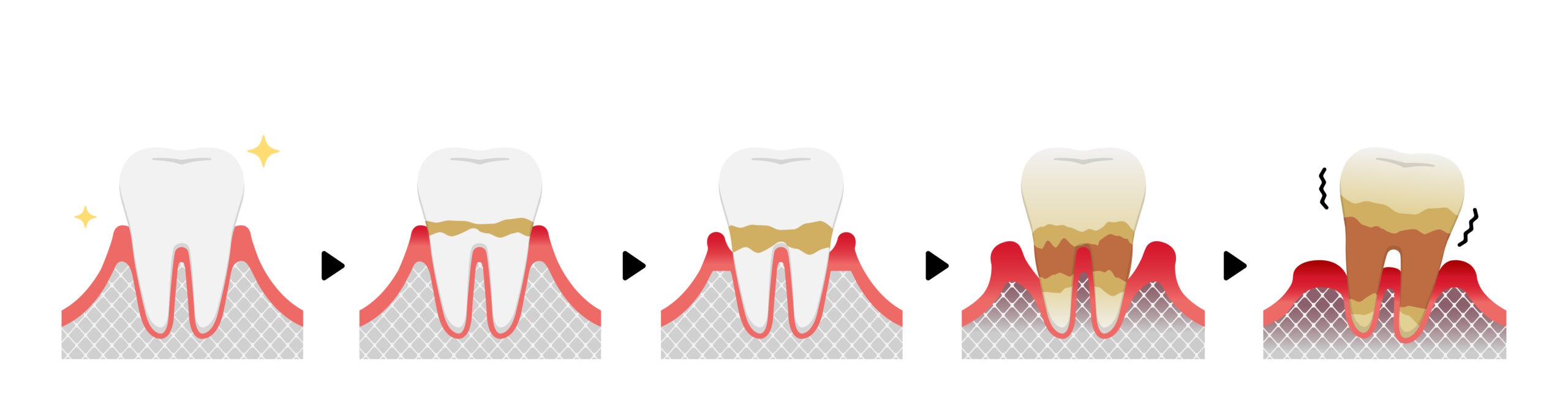
歯周病の進行度
歯周病の進行状況を正確に把握するためには、歯の外見だけではなく、ブラッシング状態、プラークの付着状況、エックス線写真などを含む複数の検査が必要です。治療方針を立てる際には、まず歯周ポケットと呼ばれる領域の状態を詳しく調べるプロービング検査が行われます。この検査では、歯周ポケットの深さを測定し、歯肉の腫れや出血の有無を確認します。一般的に、歯周ポケットが深くなるほど歯周病の進行が進んでいる可能性が高まります。具体的な手順では、歯肉の入り口からメモリのついたプローブ(探針)を挿入し、歯周ポケットの底までの距離を測定して症状の重症度を判定します。また、ブラッシングの状態やプラークの付着状況を確認し、エックス線写真によって歯を支える骨の状態も調査されます。これらの情報を総合的に評価することで、適切な治療方針を導き出すことができます。歯周病の早期発見と適切な治療は、歯の健康を維持するうえで非常に重要です。
Ⅰ期(歯肉炎)

Ⅱ期歯周炎(軽度)

Ⅲ期歯周炎(中度)

Ⅳ期歯周炎(重度)