さまざまな病気の黒幕 ~ 歯周病
近年、歯周病と他の様々な病気との関連性が明らかになり、口腔ケアと歯周病治療の重要性が再び強調されています。疾患による体力や免疫力の低下が歯周病のリスクを増大させる一方で、糖尿病、誤嚥性肺炎、脳血管障害、心疾患などの病気が歯周病の影響により悪化するという研究結果が次第に増え、歯周病が他の様々な病気の発症や悪化に寄与していることが明らかになっています。詳細なメカニズムはまだ解明途上ですが、口内フローラの不均衡が引き金となり、増殖した歯周病菌が唾液や血液を通じて全身に広がり、病気を引き起こす可能性が考えられています。このような背景から、日本臨床歯周病学会では、歯周病の症状が見られ、かつ糖尿病や誤嚥性肺炎など歯周病と関連する全身疾患が存在する状態を「ペリオドンタル・シンドローム(歯周病関連全身疾患症候群)」と呼んでいます。この概念は、歯周病と発症する病気において、医科と歯科が協力し合う視点で治療を進めるために、歯科医の若林健史先生が提唱しました。歯周病は、生活習慣病として認定され、日常生活の環境因子との密接な関係があります。しかしながら、これまで歯科治療が口腔内の問題に焦点を当て、歯周病の治療が限定されていました。将来的には歯周病を「全身の病の一環」として位置づけ、全身との相互関係を考慮した歯周病治療が重要視される時代が訪れるでしょう。
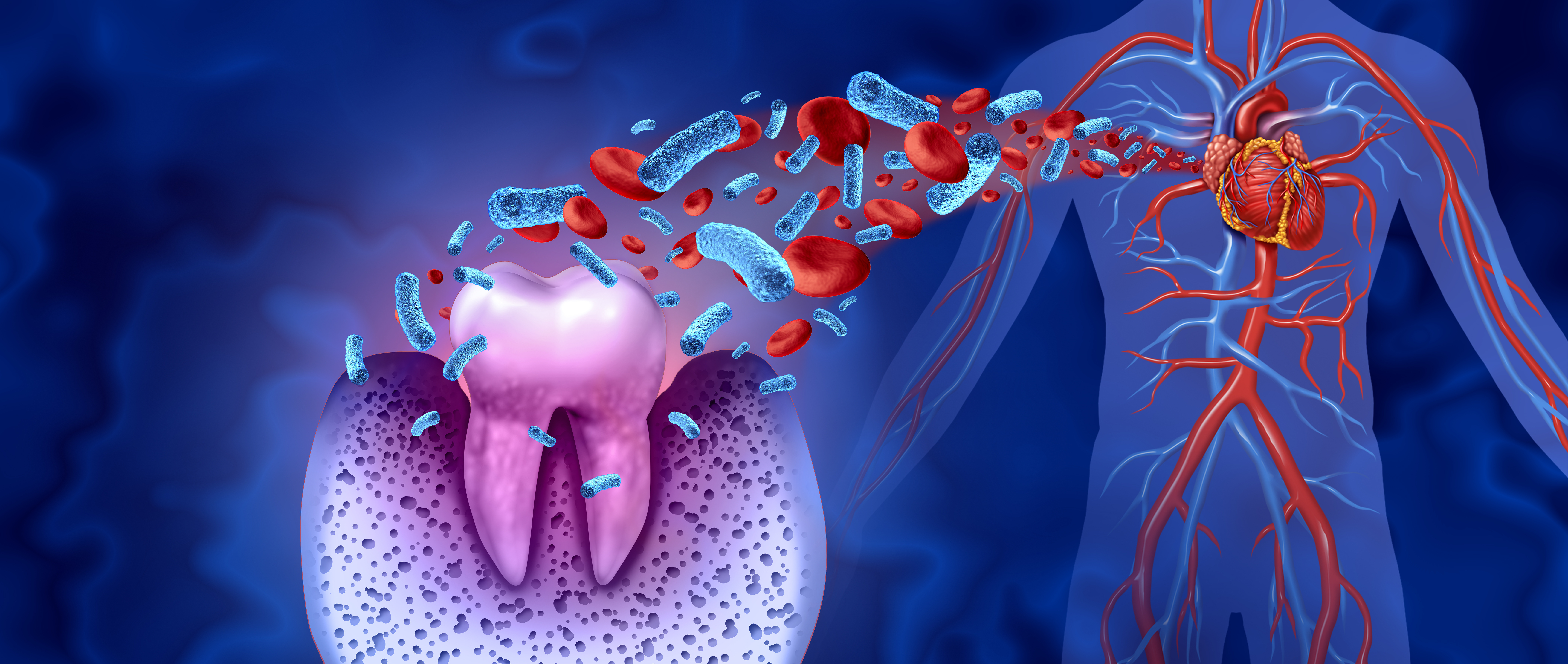
口腔内細菌と「がん」
北海道大学大学院歯学研究院の研究
口腔内細菌による血栓症とがん
北海道大学大学院歯学研究院の樋田京子教授、間石奈湖助教、長谷部晃教授、北川善政教授、ユ・リ博士研究員、藤田医科大学の樋田泰浩教授らの研究グループが、口腔内細菌による血栓症が、がんの転移を促進することを明らかにしました。
※以下、北海道大学ホームページより引用。
北海道大学大学院歯学研究院の樋田京子教授、間石奈湖助教、長谷部晃教授、北川善政教授、ユ・リ博士研究員、藤田医科大学の樋田泰浩教授らの研究グループは、う蝕の原因細菌によって、遠隔臓器の血管炎症と血栓症が誘導され、がんの転移が増加することを解明しました。
口腔内細菌であるStreptococcus mutans(S. mutans、ミュータンス菌)は、歯周炎などがあると血液循環に侵入して様々な臓器に影響を及ぼすことが報告されてきました。一方、血管炎症は血栓形成促進に働きます。がん患者の合併症として血栓症が知られており、死亡原因として、がんに次いで2番目に多いことが報告されています。
研究グループは、これまでミュータンス菌が血管の炎症を誘発し、がん転移を促進させることを報告していますが、今回ミュータンス菌による肺血管炎症と血小板の活性化、好中球の活性化により血栓形成が促進され、がん細胞の血管への接着を増やすことを示しました。マウスを用いたがん転移モデルにおいて、ミュータンス菌が血中に循環している状態では、肺の血栓増加を介して血中循環がん細胞の肺転移が増加することが示されました。本研究により、がん患者の口腔衛生状態を良好に保つことは、がん関連血栓症やがん転移抑制に重要であることが示唆されました。
なお、本研究成果は、2023年12月14日(木)公開のCancer Science誌に掲載されました。
論文名:Oral bacterium Streptococcus mutans promotes tumor metastasis through thrombosis formation(口腔内細菌Streptococcus mutansは、血栓症を誘発し転移を促進する)
URL:https://doi.org/10.1111/cas.16010詳細はこちら
熊本大学大学院生命科学研究部の研究
歯周病菌と食道がん
熊本大学大学院生命科学研究部の研究で、歯周病菌の一つであるフソバクテリウムが食道がんの進展・予後に関与していたことがわかりました。
※以下、熊本大学ホームページより引用。
(概要説明)
人体には数多くの腸内細菌叢(細菌フローラ)が生息し健康の維持に大きく関与しています。フソバクテリウム(Fusobacterium nucleatum)は腸内にも存在しますが、主に口腔内に生息する細菌です。歯周病の原因菌のひとつですが、腸内細菌の中では目立つ存在ではありませんでした。今回、熊本大学大学院生命科学研究部消化器外科学分野の馬場秀夫教授らの研究グループは、フソバクテリウムの食道がん進展への影響を評価するために、300例以上のがん組織中のフソバクテリウムの量を調査しました。その結果、23%の症例でフソバクテリウムの存在が確認され、食道がんの予後が不良であることを明らかにしました。本成果により、フソバクテリウムが食道がんの進展に関与しており、食道がん治療のターゲットになりうる可能性が示唆されました。本研究成果は、10月21日に、アメリカの科学誌「Clinical CancerResearch」に掲載されました。
「糖尿病」と「歯周病」の関係
糖尿病は、インスリンと呼ばれるホルモンの効果が不足することで血液中の糖濃度が慢性的に上昇する病気です。通常、食事によって血糖が増えると、膵臓から分泌されるインスリンが増えた糖を細胞内に取り込む働きをします。健康な人ではこのプロセスによって血糖値は数時間後には正常な範囲に戻りますが、膵臓の機能低下や肥満、生活習慣の乱れにより、この調節機能が低下すると血糖値が慢性的に高い状態が続きます。
2型糖尿病は糖尿病全体の95%を占め、肥満、運動不足、ストレス、暴飲暴食などの生活習慣の乱れが主な原因となっています。糖尿病の初期は症状がほとんど現れないため、気づかなかったり治療を怠ることがありますが、進行するとさまざまな合併症が発生します。
特に「糖尿病性網膜症」「糖尿病性腎症」「糖尿病性神経障害」は「三大合併症」と呼ばれ、進行すると失明、透析、手足の切断などの深刻な状態に至る可能性があります。これらは糖尿病に特有の合併症で、毛細血管の障害が原因で「細小血管症」とも呼ばれます。対照的に、「大血管症」は冠動脈など太い血管の障害を指し、脳梗塞や心筋梗塞などが含まれます。どちらも高血糖が長期間続くことによって引き起こる慢性の合併症です。
歯周病は糖尿病の合併症のひとつ
糖尿病患者の多くが歯周病にかかっており、歯周病が血糖値のコントロールを難しくし、糖尿病の進行を悪化させることから、以前から歯周病は糖尿病の合併症の一つとされています。
糖尿病には歯周病だけでなく、ほとんど全ての歯科疾患が合併する可能性があります。糖尿病患者では、唾液の分泌が減少し、唾液中のブドウ糖濃度が上昇することでプラークが形成されやすくなります。さらに、ブドウ糖が細菌の栄養源となり、口内のpHを低下させ、虫歯が発生しやすくなります。
進行した歯周病がある場合、出血や膿が出る歯周ポケットから生じた物質やサイトカイン(主に免疫細胞から分泌されるたんぱく質)が血液中に入り、全身に影響を及ぼします。血管に入った細菌は免疫細胞によって死滅しますが、残った毒素は脂肪細胞や肝臓から腫瘍壊死因子の一種であるTNF-αの産生を促進します。TNF-αの増加は、インスリンの効果を阻害し、これが糖尿病の発症と悪化を引き起こします。
最近では、歯科医院において歯石の取り除きや抗菌薬の使用による歯周病治療、そしてプラークのコントロールが強調されています。これらのアプローチにより、血液中のTNF-α濃度が低下するだけでなく、HbA1c値として知られる血糖値のコントロール状態も改善することが報告されています。
歯周病治療を通じて歯肉の炎症が改善されれば、インスリン抵抗性も改善し、これが血糖コントロールに寄与することが多くの臨床研究で示されています。ただし、全てのケースで歯周病治療が血糖値の低下につながるわけではないと指摘されており、今後の研究が待たれています。

口腔内細菌と「誤嚥性肺炎」
誤嚥性肺炎は、誤って気管に入った唾液や食べものと一緒に口内の悪玉菌や歯周病菌などが気管支や肺に入り、炎症を引き起こす病気です。
通常、嚥下が正しく行われると、食べ物が唾液と混じって食塊を形成し、飲み込む瞬間に気管に入らないように軟口蓋が上がり、咽頭蓋が下がり、気管をふさいで食べ物が食道に入ります。しかし、唾液や食べものが誤って気管に入った場合、通常は反射的にむせることで異物を吐き出しますが、高齢者や体力が低下している場合は嚥下反射が低下し、誤嚥を起こしやすくなります。免疫力の低下も要因となり、肺に入った細菌によって細菌性の肺炎を引き起こすリスクが高まります。誤嚥性肺炎は通常の肺炎とは異なり、咳や発熱、膿などの典型的な症状が現れません。そのため、「なんとなく元気がない」「食欲がない」「のどがゴロゴロする」といった非特異的な症状が見られ、気づいた時には既に進行していることがあります。一度誤嚥性肺炎を経験すると、気道の粘膜が傷つき、反射機能が低下し、誤嚥をしても物を吐き出せなくなり、肺炎のリスクが高まる悪循環に陥りやすいとされています。このような誤嚥性肺炎も、正しい口腔ケアによって予防できるほか、軽度高気圧濃縮酸素を利用することで改善が期待されています。以前は誤嚥性肺炎は「肺炎」に分類されていましたが、厚生労働省は2017年から高齢者に多い誤嚥性肺炎を肺炎とは別に分類し、その結果、肺炎が日本人の死亡原因の第5位、誤嚥性肺炎が第7位に位置づけられています。
誤嚥は睡眠時にも起きる
誤嚥が発生するのは食事中だけでなく、安静時や睡眠中にも起こり得ます。高齢者では反射機能が低下し、睡眠中に誤嚥を経験する割合が約70%にも上ると言われています。特に脳血管障害、パーキンソン病、アルツハイマー型認知症などの疾患がある場合、のどの神経や筋肉が正常に機能しない嚥下障害が発生しやすいため、十分な注意が必要です。誤嚥による肺炎の原因の大部分は歯周病菌であり、特に要介護者は睡眠中に誤嚥を繰り返すことが多いとされています。この点に留意することが重要です。要介護者の場合、口内のセルフケアが難しいことがしばしばあり、誤嚥が発生すると肺炎がより重篤に進行しやすいと言われています。さらに、経管栄養を利用している場合、栄養物の嘔吐や胃内容物の逆流が誤嚥の原因となり、肺炎を引き起こす可能性があります。特に胃ろうを使用している場合は、経鼻経管栄養よりも肺炎の発症率が低いとされていますが、それでも完全には回避できません。肺炎を深刻化させないためには、口からの摂食が難しい場合でも、口腔ケアを怠らないようにすることが非常に重要です。

誤嚥性肺炎を発症する3大リスク因子
①口腔・咽頭部の微生物(細菌)の増加
口腔ケアが不十分で口腔内の清潔を保てず細菌が増加したり、加齢などによって唾液の分泌量が減少し、口内の自浄作用が低下して歯周病を起こすことでリスクが高まります。
②免疫力の低下
糖尿病や加齢、高齢者に起こりやすい低栄養などの要因があります。バランスのよい食事と適度な運動、質のよい睡眠をとるなど、生活習慣を見直し、なるべくストレスのない生活を心がけましょう。
③口腔機能の低下
高齢者の場合、全身の筋力低下とともにあごや口まわりの筋力も低下します。さらに、歯周病による歯の喪失によって咬合力や咀嚼能力が低下するだけでなく、摂食機能の低下と口内環境の悪化は低栄養を招き、合併症のリスクを高めてしまいます。
歯周病と「脳卒中・心筋梗塞を引き起こす動脈硬化」
脳卒中とは、脳の血管が詰まったり破れたりして血液が脳に回らなくなり、脳が損傷を受ける病気です。主な原因には、脳の血管が詰まる「脳梗塞」、脳の動脈が破れる「脳出血」、脳動脈にできたこぶが破れてくも膜の下に出血する「くも膜下出血」などがあります。これにより、頭痛、めまい、吐き気、麻痺、言語障害などさまざまな症状が現れます。
一方、心筋梗塞は冠動脈が動脈硬化で硬くなり、心臓に十分な血液を送ることができなくなり、心不全を引き起こす心臓の病気です。胸に激痛が走り、突然死の原因ともなりますが、前段階の狭心症での治療が予防につながります。
脳卒中と心筋梗塞は、どちらも生活習慣病による動脈硬化が主な原因です。動脈硬化は、脂肪分の多い食事、運動不足、ストレスなどの生活習慣が関与しており、加齢に伴う血管の老化現象とも関連しています。その中でも、「粥状アテローム硬化(アテローム動脈硬化)」は大動脈や脳動脈、冠動脈などの太い動脈において主に発生します。血管の壁に悪玉コレステロール(LDL)が沈着してアテローム性プラークが形成され、これが蓄積して血管を詰まらせたり、破裂・崩壊して血液と混じり合って血栓をつくり、脳卒中や心筋梗塞を引き起こすとされています。歯周病菌もこの動脈硬化に関与しており、歯ぐきから侵入した歯周病菌がアテローム性プラークの形成を促進し、動脈硬化を進行させる可能性があります。
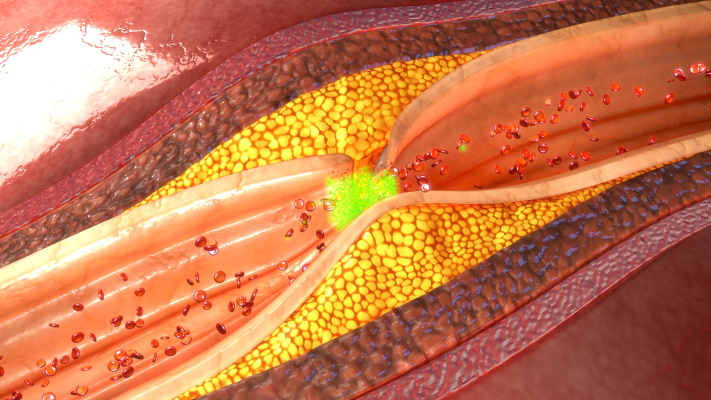
歯周病菌は動脈硬化のリスクを高める
心疾患と歯周病の関連性について、心臓病患者のプラークに歯周病菌が存在することが確認されています。歯周病の患者は心血管疾患の発症リスクが1.15〜1.24倍高まるとされ、歯周病と心臓病の関係が指摘されています(社団法人日本歯科衛生士会「歯科衛生だより」)。
特に歯周病菌の一種であるP.g菌(ポルフィロモナス・ジンジバリス)が口内に多く存在すると、動脈硬化の指標である頸動脈壁の内側中膜の厚み(IMT)が増加します。逆に歯周病治療によってP.g菌が減少すると、IMTの厚みも減少するとの報告があります。
さらに、18年間にわたる1,147人の調査では、歯周病が重度(歯槽骨の吸収度が20%以上)のグループは、軽度(歯槽骨の吸収度が20%以下)のグループに比べて心臓発作を起こすリスクが2.8倍高かったという結果が得られました。
同様に、9,962人を対象に18年間追跡した別の研究では、歯周病のある人はない人に比べて大脳血管疾患にかかるリスクが1.66倍高く、脳梗塞では歯周病の人がそうでない人に比べて2.8倍のリスクがあることが示されました(大阪歯科大学梅田誠主任教授論文)。
歯周病菌が「認知症」の進行を加速
認知症は高齢者の増加に伴いますでに重要な課題となっており、2025年には65歳以上の5人に1人が認知症になると言われています。その中で、約7割を占める主なタイプがアルツハイマー型認知症です。この病気は、アミロイドβと呼ばれるタンパク質が蓄積した「老人斑」や、神経細胞内のタウタンパクがリン化した「神経原線維変化」が原因となり、記憶を担当する海馬の部分から萎縮が始まり、次第に脳全体に広がって認知機能が低下していく病気です。
初期段階では、加齢による物忘れに似た症状が見られますが、進行するとこれまでできていたことが次第に難しくなります。新しいことを覚えられない、記憶が抜け落ちる、時間や場所が分からないなどの症状が現れ、次第に食事や入浴、着替えなどの日常生活動作(ADL)が困難になり、生活の質(QOL)が著しく低下し、最終的には寝たきりの状態に至ります。
歯周病と認知症に関する研究
アルツハイマー型認知症と歯周病の関連性に関する研究が進んでいます。アメリカの大学の研究チームは、アルツハイマー型認知症患者の脳内で歯周病菌のP.g菌(ポルフィロモナス・ジンジバリス)を確認し、マウス実験でもP.g菌感染後に脳内でアミロイドβの増加が見られたと報告しています。同様に、日本の研究でも、歯周病菌による酪酸の産生が、歯周細胞内で酸化ストレスを引き起こし、特に記憶を担当する海馬部分で酸化ストレスが増加することが示唆されています。
これによると、歯周病患者の歯周ポケットから検出される酪酸は通常の10〜20倍であり、これが炎症がある歯周組織から血管を通じて脳に取り込まれると、アミロイドβが蓄積して脳が萎縮し、アルツハイマー病の発生リスクが増加する可能性があるとされています。

歯周病菌が認知症を悪化させる仕組みを解明
最近、九州大学や北京理工大学(中国)などの研究チームが、アミロイドβが脳に蓄積して記憶障害が起こる仕組みを解明し、注目を集めています。彼らはマウスを対象にした実験で、3週間にわたり歯周病菌を腹部に投与して感染させ、通常のマウスと比較しました。その結果、歯周病菌に感染したマウスでは、脳血管の表面にアミロイドβを脳内に運ぶ受容体が2倍に増加し、アミロイドβの脳内への蓄積が10倍に増加していることが明らかになりました。この研究からは、歯周病菌がアミロイドβの脳内蓄積を促進する可能性が浮かび上がりました。
また、記憶実験では、歯周病菌に感染したマウスが暗い部屋に入る時間が正常なマウスに比べて短く、記憶力の低下が確認されました。これにより、歯周病菌とアルツハイマー型認知症との関連性が裏付けられ、歯周病の治療や予防が認知症の発症や進行を遅らせる可能性が示唆されました。更に、アミロイドβを運ぶ受容体の働きを阻害する薬を使用することで、感染した細胞内を通るアミロイドβの量を約4割減少させることが確認されました。
歯周病治療と「関節リウマチ」の関係
関節リウマチは、免疫の異常により関節に腫れや痛みが生じ、進行すると骨や軟骨が破壊され、関節が変形する病気です。主に30〜50代の女性に多く見られ、左右の関節で同時に症状が現れ、朝に関節の周囲がこわばるのが特徴です。
この症状の原因には、細菌やウイルスの感染、ストレス、喫煙、遺伝などが関与しているとされていますが、具体的な原因はまだ解明されていません。
関節リウマチと歯周病は、共にインターロイキン(IL-β、IL-6)やTNF-αなどの物質が関与し、慢性的な炎症が持続して骨の破壊が進行します。
これらの病気の関連性は古くから報告されており、1917年にはシカゴ大学のフランク・ビリング教授が著書で、関節リウマチの発症原因が歯肉の細菌感染にあると報告していました。口内の細菌が関節に移動し、関節リウマチの発症や進行に影響を与える可能性が指摘されています。
歯周病のP.g菌が関節リウマチの発症に関与?
イタリアのジェノバ大学の研究によれば、関節リウマチにおいて、歯の本数が関節の腫れるリスクに影響を与えることが示されています。歯が全部揃っている(32本)人を基準にすると、28〜31本の人は3.6倍、21〜27本の人は4.1倍、20本以下の人は8.1倍の関節腫れのリスクがあることが報告されました。さらに、歯が20本以下の人は、全部揃っている人に比べて朝のこわばりが起こるリスクが5.3倍も高いとされています。
関節リウマチ患者の血液中には約8割が抗シトルリン化たんぱく抗体(抗CUP抗体)を有しており、これは関節リウマチの発症に先立って検出されることがあります。歯周病菌のP.g菌がシトルリン化を引き起こす唯一の細菌であることが判明し、歯周病に感染することで抗CCP抗体の産生が促進され、関節リウマチの発症に関与している可能性が浮上しています。
2000年代になり、歯周病治療が関節リウマチの症状改善に寄与することが確認されました。歯科医師や歯科衛生士による歯のクリーニングや歯磨きの指導が、大がかりな治療を必要とせずに関節リウマチの症状を改善できることが報告されています。関節リウマチ患者は歯磨きが難しいため、電動歯ブラシや洗口液の利用などで歯周病を予防する工夫が必要です。通院が難しい場合は、訪問歯科診療や自宅での歯科管理が考慮されます。歯周病を進行させず、リウマチを重症化させないように努めることが重要です。

妊娠中の歯周病が「早産・低体重出産」の原因に
女性は思春期から更年期まで、ライフステージごとに体の変化があり、女性ホルモンの変動に伴い体調も影響を受けやすいです。特に妊娠・出産時のホルモンバランスの変化は、口内環境にも大きな影響を及ぼします。妊娠に伴うエストロゲンの増加が歯肉の増殖を引き起こし、それがプロゲステロンの分泌によって垢となり、口内の環境が悪化しやすくなります。妊娠中にはつわりによる食生活の乱れや、口腔ケアの不十分さが重なり、「妊娠性歯肉炎」が発生しやすくなります。
歯周病菌による歯肉の炎症が進行すると、サイトカインが増加し、プロスタグランジンの分泌が促進されます。通常、出産準備が整い、子宮でプロスタグランジンが分泌されて分娩が始まりますが、歯周病による炎症が広がるとプロスタグランジンの濃度が上昇し、子宮の収縮が促進され、早産が引き起こされる可能性があります。早産の母親の口内調査では、歯周病の重度が高く、そのリスクは歯周病のない妊婦と比較して7倍に上るとされています。このリスクはタバコやアルコール、高齢出産よりも遥かに高い数字です。

羊水から歯周病菌と同じ菌
妊娠中の歯周病が、胎児や出産に悪影響を与える可能性があります。海外で報告された事例では、35歳のアジア人女性が39週と5日で突然胎動がなくなり、病院に駆け込んだところ、胎児は既に亡くなっており、通常無臭であるべき羊水が悪臭を放っていました。母親は妊娠性歯肉炎による歯肉の出血があり、死産の3日前には風邪で発熱し、絨毛羊膜炎と臍帯炎も併発していました。
医師は、胎児の死因が膣からの感染である可能性が高いと考えました。調査の結果、胎盤、臍の緒、胎児の肺や胃まで炎症が起こり、母親の口内と同じ歯周病菌が発見されました。このことから、母親がわずか3日間の発熱期間中に、歯周病菌が母親の歯周ポケットから血液を通って胎盤に達し、胎児に感染が広がり、最終的に敗血症を引き起こしてしまった可能性が考えられています。
妊婦は歯科治療を済ませよう
妊娠中は、薬の副作用を心配して歯科治療を避ける傾向がありますが、痛みのために食事が摂りにくくなったり、歯周病を放置することが胎児に悪影響を与える可能性もあります。妊娠中はつわりなどで歯磨きが難しい場合でも、水分を摂り、唾液の分泌を促進し、菌の繁殖を最小限に抑えるよう心がけましょう。
また、出産後は虫歯菌が母子感染する可能性もあるため、つわりが治まる4〜5ヶ月頃には歯科検診を受け、体調が比較的安定しているうちに必要な歯科治療を済ませておくことがおすすめです。
「睡眠時無呼吸症候群」と歯周病
睡眠時無呼吸症候群は、文字通り眠っている間に何度も呼吸が止まる病気です。英語のSleep Apnea Syndromeの頭文字をとってSAS(サス)とも呼ばれています。一晩の睡眠中に30回以上、もしくは1時間あたり5回以上、それぞれ呼吸が10秒以上止まる無呼吸がみられる場合は、睡眠時無呼吸症候群と診断されます。多くの場合、無呼吸とともにいびきが認められますが、どちらも睡眠中のことで本人が気づきにくく、家族の指摘によってわかることも多いようです。SASは、呼吸が止まることで血中の酸素が不足し、さまざまな症状を引き起こします。たとえば、SASの人は上気道が狭まっているために口呼吸になりがちですが、口呼吸をすると口の中が乾きやすくなり、唾液による自浄作用ができずに口内の細菌の活動性を高めます。それによりプラークがたまりやすくなって、歯周病の要因となるのもその一例です。

